Dlaczego zagadnienie oporności na antybiotyki stało się tak ważne w ciągu ostatnich lat?
Zdecydowało o tym wiele czynników, było to jednak kwestią czasu- w naszym laboratorium walczyliśmy z opornością od ponad dziesięciu lat. Używanie, nadużywanie i niewłaściwe stosowanie antybiotyków, zarówno w medycynie ludzkiej, jak i weterynarii, spowodowało w ostatnich dekadach szybki wzrost poziomu oporności, jak również wykształcenie nowych jej mechanizmów i bakterii mogących być oporne nawet na wszystkie znane nam antybiotyki. Jednocześnie, z wielu powodów, przemysł farmaceutyczny w ostatnim dziesięcioleciu nie skupiał swoich wysiłków na tworzeniu nowych antybiotyków.

W rezultacie tego zjawiska w Unii Europejskiej śmierć ponosi ponad 25000 osób każdego roku, a koszty określa się w przybliżeniu na 1,5 biliona euro. Już w roku 2014 oporność na środki przeciwdrobnoustrojowe uznawana była za jedno z głównych zagrożeń zdrowotnych na całym świecie, co we wrześniu roku 2016 zostało jednogłośnie potwierdzone przez ONZ.
Czy produkcja zwierzęca ma wpływ na powstawanie oporność na środki przeciwdrobnoustrojowe?
Trudno jest ocenić wpływ produkcji zwierzęcej na oporność. Wiemy, że zawsze dochodzi do selekcji odpornych bakterii na dany antybiotyk. Zgodnie z tym aksjomatem, zmniejszenie użycia środków przeciwdrobnoustrojowych jest sposobem na opóźnienie pojawienia się na nie oporności. Odbywa się to w niektórych krajach, zarówno w medycynie ludzkiej, jak i weterynaryjnej. Czas na szukanie winnych się skończył, a zastąpił go czas, w którym wszyscy zaangażowani w używanie antybiotyków walczą razem. Świat produkcji zwierzęcej musi zobowiązać się do ograniczenia i skuteczniejszego stosowania antybiotyków, promowania praktyk poprawiających zdrowie i dobrostan zwierząt, a także środków bioasekuracji w gospodarstwach.
Czy możliwe jest przekazanie oporności ze zwierząt na ludzi i odwrotnie?
Oczywiście, dlatego tak ważna jest wspólna walka. Tylko ograniczając stosowanie antybiotyków, zmniejszymy ryzyko. W kwietniu 2017 roku opublikowaliśmy artykuł, który po raz pierwszy na świecie opisał obecność ludzkiego patogenu, który przystosował się do życia u psów i który jest oporny na Tygecyklinę, antybiotyk stosowany jako lek ostatniego rzutu w medycynie ludzkiej, niestosowany w weterynarii. Podkreśla to znaczenie wspólnej walki, jako że praktyka weterynaryjna - zarówno w przypadku zwierząt hodowlanych, jak i towarzyszących - pośrednio wpływa na ludzką medycynę i, w ten sam sposób, praktyka lekarska dotyka zwierzęta. Należy podkreślić, że jesteśmy odpowiedzialni za właściwe stosowanie antybiotyków zarówno przepisywanych przez nas, jak i przepisanych nam, a los zwierząt zależy od naszych decyzji..
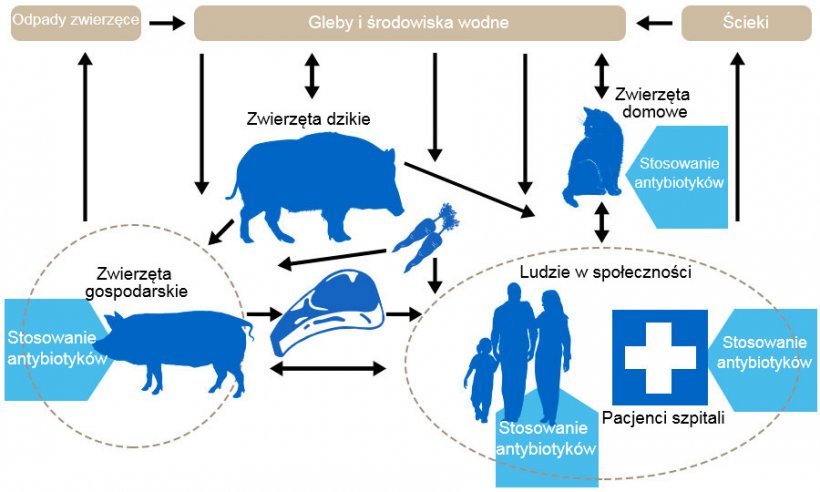
Schemat przedstawiający determinanty oporności na antybiotyki wśród różnych rezerwuarów. Niebieska strzałka wskazuje punkty podawania antybiotyków. Http://www.effort-against-amr.eu/
Czy mięso może nosić znamiona oporności, nawet jeśli nie zawiera pozostałości antybiotyków?
Większość żywności nie jest sterylna i dlatego zawiera bakterie z DNA, które może kodować geny oporności na środki przeciwdrobnoustrojowe. Jeśli chodzi o mięso, będzie to zależeć od sposobu obchodzenia się z nim w trakcie procesu produkcji, zawsze biorąc pod uwagę czynnik ryzyka wynikający z potencjalnego wysokiego poziomu oporności występującego w gospodarstwach źródłowych. Jeśli chodzi o ujecie ilościowe, obecnie nad tym pracujemy. W projekcie EFFORT analizujemy próbki mięsa z różnych źródeł, aby zbadać poziomy bakterii i zawarte w nich geny oporności. Dostarczy to niezbędnych informacji do oszacowania potencjalnej obecności genów oporności w żywności.
Jakie jest prawdopodobieństwo przeniesienia oporności na ludzi?
Musimy prowadzić dalsze badania w celu uzyskania większej ilości danych, które pozwolą nam określić poziomy transmisji. Będzie to zależeć głównie od konkretnych przypadków i indywidualnej podatności, a także od drobnoustroju, który przenosi czynniki oporności, jego wirulencji lub zdolności do kolonizacji i adaptacji
Czy jest możliwe, że stosowanie u zwierząt środków przeciwdrobnoustrojowych, które nie są stosowane w medycynie człowieka, może sprzyjać oporności na antybiotyki ludzkich patogenów i odwrotnie?
To zależy od przypadku. Dla przykładu, jeśli chodzi o enrofloksacynę, nie ma wątpliwości: bakterie na nią oporne są również oporne na fluorochinolony, takie jak ciprofloksacyna lub lewofloksacyna, które są szeroko stosowane w leczeniu złożonych infekcji dróg moczowych lub układu oddechowego u ludzi. Pomimo dużej ilości dostępnych antybiotyków, można je sklasyfikować w niewielką liczbę rodzin, które dzielą między innymi strukturę i sposób działania. Geny oporności na środki przeciwdrobnoustrojowe można podzielić na grupy oporne przeciwko różnym rodzinom; powszechne jest, że jeden pojedynczy gen zapewnia oporność na dużą liczbę antybiotyków należących do tej samej rodziny. Na przykład cefalosporyny trzeciej generacji stosowane w szpitalach sprzyjają oporności na innych członków rodziny beta-laktamów, takich jak amoksycylina i penicylina, często stosowanych w weterynarii. W ten sam sposób stosowanie enrofloksacyny, fluorochinolonu, u świń może sprzyjać zwiększeniu oporności na cyprofloksacynę.

W jaki sposób oporność może być ograniczona?
Plany strategiczne określone przez agencje medyczne wyraźnie określają 6 głównych filarów walki z opornością na środki przeciwdrobnoustrojowe:
- Poziom konsumpcji antybiotyków musi być znany.
- Przejrzystość przede wszystkim.
- Poziom oporności musi być znany.
- Badania są podstawowe i niezbędne, aby znaleźć nowe sposoby walki z opornością na środki przeciwdrobnoustrojowe.
- Należy promować rozwiązania alternatywne do stosowania antybiotyków, wyraźnie poprawiając zarządzanie gospodarstwem.
- Wreszcie, szkolenia fachowców i podnoszenie świadomości społecznej są kluczowymi czynnikami, pozwalającymi wspólnie zwalczyć tę pandemię.
Nastąpił zwrot w sposobie postrzegania problemu w wielu krajach, w których produkcja trzody chlewnej jest istotną gałęzią przemysłu. Niektóre z nich rozpoczęły działania mające na celu zmniejszenie oporności na środki przeciwdrobnoustrojowe. Oczekuje się, że w krótkim lub średnim czasie wzrosną wymagania ze strony skupujących, przetwórców itp. na ograniczenie stosowania antybiotyków. Zaangażowanie przemysłu trzody chlewnej z pewnością będzie kluczowym elementem poprawy tego parametru. Biorąc pod uwagę profesjonalizm branży oraz to, jak ważne dla konsumenta jest wszystko, co wiąże się z bezpieczeństwem żywności, bez wątpienia dokona się istotny postęp w zmniejszaniu oporności na środki przeciwdrobnoustrojowe.


